UAntwerpen en VITO werken scenario uit voor efficiëntere verdeling vaccins
UAntwerpen en onderzoekscentrum VITO onderzochten het scenario waarbij de COVID-vaccins rechtstreeks naar de vaccinatiecentra zouden gaan. In de huidige regeling worden de vaccins via de ziekenhuizen verdeeld wat leidt tot een verlies van 3% vaccins en ervoor zorgt dat dagelijks 140 ziekenhuismedewerkers fulltime met die vaccins bezig zijn.
Dat terwijl ze nu al onder bijzonder zware werkdruk staan. In het nieuwe scenario zouden niet alleen de ziekenhuizen worden ontlast, maar het zou er ook voor zorgen dat minder vaccins verloren gaan en dus meer mensen sneller het vaccin zouden kunnen krijgen.
De farmabedrijven leveren de vaccins aan een veertigtal verdeelziekenhuizen die fungeren als tussentijdse opslagplaats. Daar worden ze geprepareerd en vervolgens verdeeld over de zowat 150 vaccinatiecentra. Dat prepareren en verdelen vraagt een groot aantal zeer specifieke handelingen, zoals administratie, planning van de koelcapaciteit, planning van de ontdooiing (bij de vaccins van Pfizer en Moderna), kwaliteitscontrole, beveiliging, labeling, herverpakking en klaarzetten voor de pick-up. Nog los van de bijkomende werkdruk, betekenen deze bijkomende handelingen en transporten ook dat de kans op fouten in de keten vergroot, met schade en verlies van vaccins tot gevolg.
Volgens Roel Gevaers van UAntwerpen wordt tijdens dat proces 3% van de vaccins onbruikbaar omdat ze tijdens het hele proces beschadigd geraakten, te snel ontdooid werden of niet snel genoeg gebruikt. Deze stelling is gebaseerd op vezamelde gegevens. Als we dat verlies omrekenen – 8 miljoen gevaccineerde Belgen die sommige vaccins twee keer moeten krijgen – spreken we over zo’n 560 000 vaccins die verloren zullen gaan. Een verlies dat niet is te wijten aan een gebrek aan kwaliteit van het personeel in zowel de hubziekenhuizen als de farmalogistiek bedrijven. Maar hoe meer tussenstappen een product moet nemen, hoe groter de kans is op ongewilde fouten.
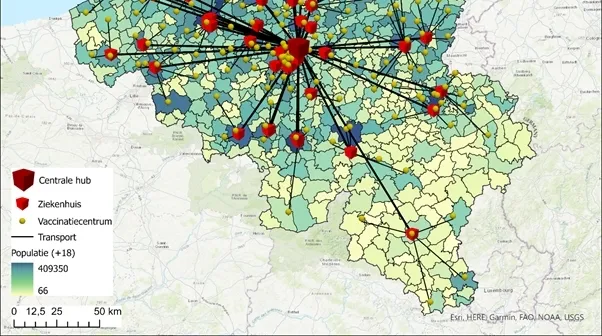
Zwakke schakel in dit hele proces is dus de lange distributieketen. Hoe langer de keten, hoe meer kans op incidenten, leert internationaal onderzoek. Vraag is dus welke delen van deze complexe keten kunnen worden ‘weggeknipt’ om de keten zo doeltreffend mogelijk te maken. Onderzoekscentrum VITO en UAntwerpen werkten een scenario uit, in de schoot van de informele denktank ‘Corona Vaccine Distribution’. “Wij halen in dat scenario de verdeelziekenhuizen uit het verdeeltraject en werken met een centrale hub die de vaccins rechtstreeks naar de verschillende vaccinatiecentra brengt”, legt Ruben Guisson (VITO) uit. “Daardoor zouden de al drukke verdeelziekenhuizen kunnen ontlast worden en kan het verlies aan vaccins nog meer beperkt worden.”
Eén fulltime werknemer in een ziekenhuis kan 1.500 vaccins per werkdag verwerken. Voor distributiemedewerkers in een centraal verdeelpunt, loopt dit op tot 3.000 vaccins per dag. Het personeel dat in ziekenhuizen nu wordt ingezet voor de behandeling van de vaccins, kan zich toeleggen op zorg verlenen, wat de werkdruk in de ziekenhuizen zal verlagen.
Met de tussenstap van de ziekenhuizen wordt nu een verlies van 3% van vaccins aangenomen (560.000 vaccins). Werken met een centrale hub die de vaccins verdeelt zal niet verhinderen dat er nog altijd verlies van vaccins zal zijn. Alleen schat dit model het verlies op 2%, goed voor zowat 370.000 vaccins. Het verschil tussen beide betekent extra ruimte om 96.000 mensen te vaccineren.
Het risico daalt tot 2% omdat een aantal risicovolle handelingen niet langer moet gebeuren. Het risico van de behandeling in het ziekenhuis en de transportactiviteit tussen ziekenhuis en vaccinatiecentrum valt immers weg. De onderzoekers hebben er in hun schatting wel degelijk rekening mee gehouden dat het risico in de centrale hub verhoogt omdat daar meer complexe activiteiten zullen plaatsvinden. Toch is er nog altijd een duidelijke daling.
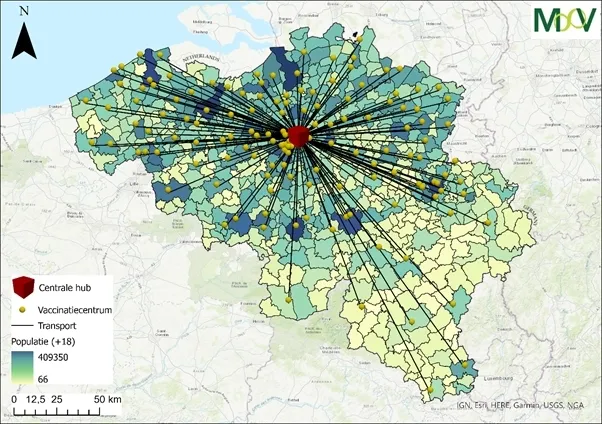
Beide scenario’s (met en zonder hubziekenhuis) werden doorgerekend met het MooV-optimalisatiemodel. Het model werd ontwikkeld door VITO en kan dergelijke complexe distributie en supplychainscenario’s oplossen. Beide scenario’s worden weergegeven in figuur 1 zonder ziekenhuis (hoofdfiguur) en in figuur 2 met ziekenhuizen.
Ziekenhuizen als distributiehubs inzetten was initieel een logische keuze die vooral werd ingegeven door de specifieke bewaarcondities van de vaccins van Pfizer en Moderna. De verhoogde werkdruk voor het ziekenhuispersoneel (140 medewerkers) en een verhoogd risico op verlies van vaccins (190.000 vaccins) moeten hier echter bijgenomen worden. Het werken met één centrale hub leidt onmiskenbaar tot betere resultaten, zeker als het vaccingamma uitgebreid wordt met andere vaccins zoals Astra Zeneca, Johnson&Johnson en Curevac.
Dit scenario werd uitgewerkt met de gegevens die vandaag voorhanden zijn. Het MooV-optimalisatiemodel en het model zelf kunnen in de toekomst verder verfijnd worden, wanneer bijkomende data en inzichten beschikbaar komen.
Lees de volledige blogpost op blog.uantwerpen.be/business-economics/distribution-strategies-for-the-corona-vaccine